¿Qué es la Insuficiencia Cardíaca?
La Insuficiencia Cardíaca es una enfermedad común en el mundo, se define como un síndrome clínico caracterizado por síntomas y signos típicos. Esta sucede cuando el corazón cambia su forma y afecta su función, produciendo una disminución de la cantidad de sangre y la fuerza con la que el corazón es capaz de bombearla1.
Se estima que 26 millones de personas padecen de Insuficiencia Cardíaca y el riesgo de padecerla aumenta en personas mayores a 70 años2. En Colombia aproximadamente 2.3% de la población total padece de Insuficiencia Cardíaca3, siendo una de las mayores causas de hospitalización en mayores de 65 años4 y es más común en hombres que en mujeres5.

Síntomas

Los síntomas que puede presentar un paciente con Insuficiencia Cardíaca dependen de la severidad de la enfermedad, entre ellos están1:
- Dificultad para respirar cuando se realizan actividades comunes del día a día como subir escaleras, caminar terrenos planos, incluso hasta cambiarse o bañarse.
- La necesidad de dormir con 2 o más almohadas para poder respirar bien en las noches.
- Dificultad abrupta para respirar en las noches.
- Inflamación de los tobillos y pies.
- Tos nocturna, palpitaciones, mareo y pérdida de apetito.
- Silbidos en el pecho al respirar (lo que se le conoce como sibilancias).
- Dificultad para respirar al amarrarse los zapatos, un síntoma muy característico de la enfermedad.

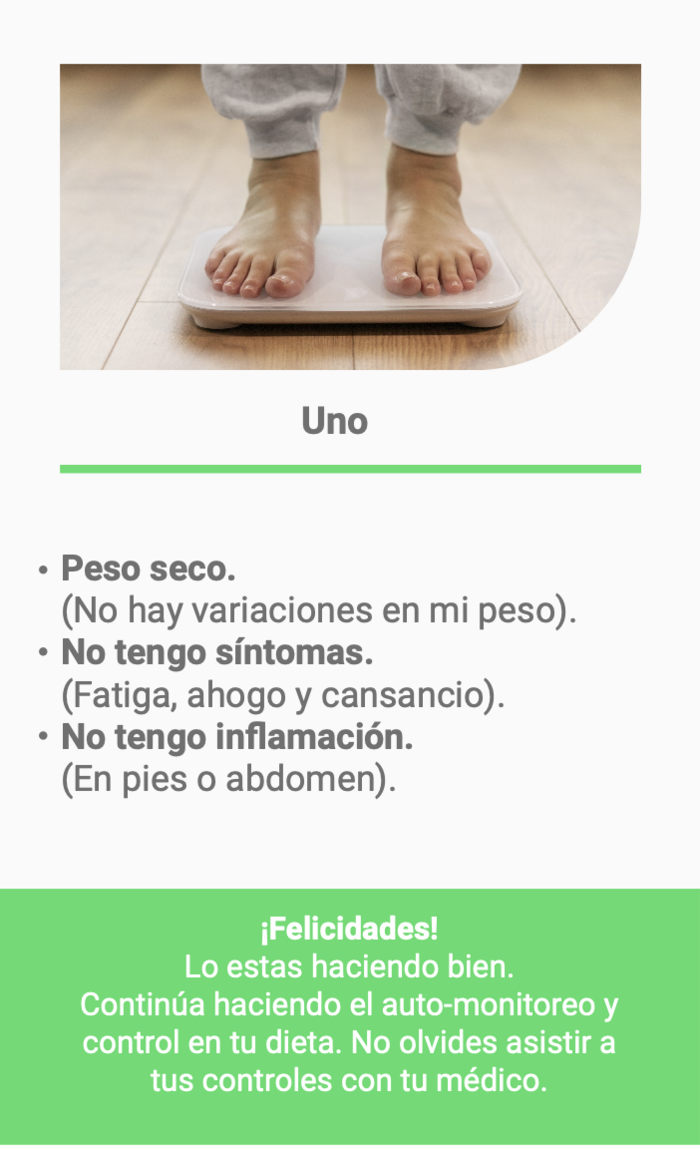
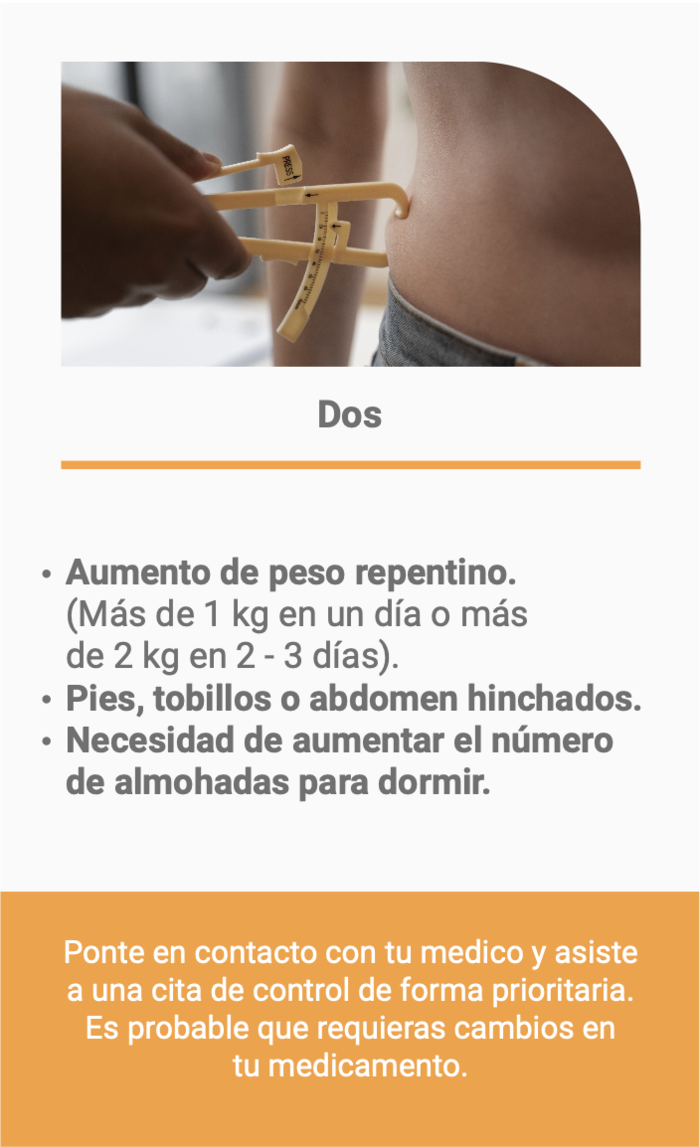

Diagnóstico
Una persona que presenta alguno de los síntomas descritos o tiene enfermedades que puedan precipitar Insuficiencia Cardíaca, debe consultar al médico para descartar esta u otras patologías.
El correcto diagnóstico de Insuficiencia Cardíaca comienza con la respuesta a preguntas dirigidas por el médico, y orientadas a identificar los síntomas mencionados. Posterior a esto, se realiza un examen físico por parte del especialista y la toma de un electrocardiograma para determinar cómo está la función eléctrica del corazón. Si esto genera indicios de la enfermedad, se deberán tomar exámenes para determinar la función del corazón como:
- Péptidos natriuréticos (si están disponibles) los cuales serán tomados mediante una muestra de sangre.
- Ecocardiograma, que, mediante una imagen permitirá evaluar la forma y función del corazón.
Tratamiento
El tratamiento inicial consta de medidas tanto farmacológicas como no farmacológicas.

Medidas farmacológicas: se basan en medicamentos que ayudarán a controlar los síntomas y reducirán el estrés del corazón, lo que hace importante que el paciente sea estricto y juicioso con la toma de los medicamentos, pues esto se traducirá en menor riesgo de hospitalización e incluso mortalidad 1,2 .

Medidas no farmacológicas: estas toman gran importancia, como evitar la ingesta excesiva de líquidos de 1.5 a 2 litros por día, monitorizar el peso corporal, mantener dieta y peso saludables, evitar ingesta excesiva de sal (más de 6 gramos por día), abstenerse al consumo excesivo de alcohol, dejar de fumar, y practicar ejercicio regularmente cuya intensidad sea suficiente para provocar falta de aire leve o moderada 1,2 .
Recomendaciones para ti: guías y datos prácticos para cuidar tu salud cardíaca
Descubre cómo cuidar tu corazón de manera integral con nuestras guías prácticas y manuales, en los que encontrarás herramientas, información médica de valor y consejos útiles que te acercarán al bienestar físico, emocional y psicosocial después de un diagnóstico por Insuficiencia Cardíaca.
¡Explora nuestras recomendaciones y toma el control de tu salud!
Referencias:
1. Ponikowski, A. D. G. D. T. P., Voors, A. A., Anker, S. D., Bueno, H., Cleland, J. G., Coats, A. J., … & Jessup, M. (2016). Guía ESC 2016 sobre el diagnóstico y tratamiento de la insuficiencia cardiaca aguda y crónica. Revista Española de Cardiología, 69(12), 1167.
2. Heidenreich P, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. J Am Coll Cardiol. 2022 May, 79 (17) e263–e421. https://doi.org/10.1016/j.jacc.2021.12.012
3. Savarese, G., & Lund, L. H. (2017). Global public health burden of heart failure. Cardiac failure review, 3(1), 7.
4. Gómez, E. (2016). Capítulo 2. Introducción, epidemiología de la falla cardiaca e historia de las clínicas de falla cardiaca en Colombia. Revista Colombiana de Cardiología, 23, 6-12.
5. Lloyd-Jones, D. M., Larson, M. G., Leip, E. P., Beiser, A., D’Agostino, R. B., Kannel, W. B., … & Levy, D. (2002). Lifetime risk for developing congestive heart failure: the Framingham Heart Study. Circulation, 106(24), 3068-3072.
6. Fan H, Yu W, Zhang Q, Cao H, Li J, Wang J, Shao Y, Hu X. Depression after heart failure and risk of cardiovascular and all-cause mortality: a meta-analysis. Prev Med 2014;63:36-42.
7. Lennie, T. A., Chung, M. L., & Moser, D. K. (2013). What should we tell patients with heart failure about sodium restriction and how should we counsel them? Current heart failure.
8. WHO Adherence to Long Term Therapies Project II. Global Adherence Interdisciplinary Network. Geneva: World Health Organization; 2003.
9. Rojas Sánchez LZ, Echeverría Correa LE, Camargo Figuera FA. Adherencia al tratamiento farmacológico y no farmacológico en pacientes con falla cardiaca. Enfermería Global. 2014;13:1–19.
10. Unverzagt S, Meyer G, Mittmann S, Samos F-A, Unverzagt M, Prondzinsky R. Improving Treatment Adherence in Heart Failure. Deutsches Aerzteblatt Online [Internet]. 2016 Jun 24 [cited 2020 Aug 10]; Available from: https://www.aerzteblatt.de/10.3238/arztebl.2016.0423
11. Ponikowski P, Voors AA, Anker SD, Bueno H, Cleland JGF, Coats AJS, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2016 Jul 14;37(27):2129–2200.
12. Cheen MHH, Tan YZ, Oh LF, Wee HL, Thumboo J. Prevalence of and factors associated with primary medication non‐adherence in chronic disease: A systematic review and meta-analysis. Int J Clin Pract. 2019 Jun;73(6): e13350.
13. Márquez, Jorge; Suarez, Gustavo y Márquez, Jhony. BENEFICIOS DEL EJERCICIO EN LA INSUFICIENCIA CARDIACA. Rev Chil Cardiol [online]. 2013, vol. 32, n.1 [citado 2017-07-04], pp. 58-65.
14. Piepoli, M.F., Conraads, V., Corra, U., Dickstein, K., Francis, D.P., Jaarsma, T., … & Anker, S. D. (2011). Exercise training in heart failure: from theory to practice. A consensus document of the Heart Failure Association and the European Association for Cardiovascular Prevention and Rehabilitation. European journal of heart failure, 13(4), 347-357.
15. O’Connor CM., Whellan DJ., Lee KL., Keteyian SJ., Cooper LS., Ellis SJ., Leifer ES., Kraus WE., Kitzman DW., Blumenthal JA., Rendall DS., Miller NH., Fleg JL., Schulman KA., McKelvie.
16. Medline Cardiac rehabilitation in patients with heart failure Home-Based Cardiac Rehabilitation: A scientific statement from the American Association of Cardiovascular and Pulmonary Rehabilitation, the American Heart Association, and the American College of Cardiology: https://www.uptodate.com/contents/cardiac-rehabilitation-in-patients-with-heartfailure/abstract/16
17. Medline Cardiac rehabilitation in patients with heart failure Exercise and the cardiovascular system: clinical science and cardiovascular outcomes: https://www.uptodate.com/contents/cardiac-rehabilitation-in-patients-with-heart-failure/abstract/22
18. Sociedad Colombiana de Cardiología. Consenso Colombiano para el diagnóstico y tratamiento de la Insuficiencia Cardíaca Crónica [Internet]. 2017. Available from: http://scc.org.co/wp-content/uploads/2018/04/GuiaFinal-actualizaci
19. Yancy CW, Jessup M, Bozkurt B, Butler J, Casey DE, Colvin MM, et al. 2017. ACC/AHA/HFSA Focused Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/ American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. Circulation [Internet]. 2017 Aug 8 [cited 2019 Sep 26];136(6). Available from: https://www.ahajournals.org/-doi/10.1161/CIR.0000000000000509
20. American Heart Association. Rise Above Heart Failure [Internet]. Heart Failure Tools and Resources. Available from: https://www.heart.org/en/health-topics/heart-failure/heartfailure-tools-resources
21. Harrison’s ‘Principles of Internal Medicine’, Seventeenth Edition, páginas 1442–1455.
22. Mosterd A, Hoes A. Clinical epidemiology of heart failure, Heart 2007;93:1137-1146.
23. Holland R, Rechel B et al. Patients’ Self-Assessed Functional Status in Heart Failure by New York Heart Association Class: A Prognostic Predictor of Hospitalizations, Quality of Life and Death. Journal of Cardiac Failure 16:2:2010.
24. Pumping Marvellous. Heart Failure Toolkit. Disponible en: https://pumpingmarvellous.org/heart-failure-toolkit
Novartis de Colombia S.A. Calle 93B No. 16-31. PBX 654 44 44. Bogotá, D.C. Novartis Pharma, AG de Basilea, Suiza. ® = Marca registrada. Material dirigido a público general. Más información en el Departamento Médico de Novartis S.A Colombia: 6544444 o al correo electrónico: [email protected]. Si desea reportar un evento adverso ingrese al siguiente link: https://www.report.novartis.com/es o a través del correo electrónico: [email protected]. Este material no es promocional en lenguaje, apariencia o intención. Si se hace alusión a productos o indicaciones no aprobados por la autoridad regulatoria del país, será bajo el estricto propósito educativo, de genuino intercambio científico y para incluir las alternativas de tratamiento de forma balanceada, completa y vigente. Este material no pretende sustituir o reemplazar una decisión clínica ni terapéutica. No se autoriza la grabación, toma de fotografías y distribución del material y tampoco difusión por medios no autorizados por Novartis. Fecha de aprobación: 06/05/2025. Fecha de caducidad: 06/05/2027 ID de contenido: FA-11293527







